Wat is insuline?
Insuline is een hormoon dat de alvleesklier (pancreas) aanmaakt om de hoeveelheid suiker in je bloed (je bloedsuiker of bloedsuikerspiegel) onder controle te houden.
Wanneer je eet, stijgt je bloedsuiker. Insuline zorgt ervoor dat die suiker naar je lichaamscellen gaat, zodat die energie kunnen maken. Het suikergehalte in je bloed daalt dan weer.
Bij diabetes type 1 maakt de alvleesklier onvoldoende insuline aan. Bij diabetes type 2 maakt het lichaam nog altijd insuline aan, maar minder en het reageert er minder goed op. Daardoor blijft er te veel suiker in je bloed.
Een te hoge bloedsuiker (hyperglycemie) kan op termijn schade veroorzaken aan kleine bloedvaten in je lichaam. Dat kan gevolgen hebben voor hart en bloedvaten, ogen, nieren, zenuwen en voeten. Door je bloedsuiker goed onder controle te houden, verklein je de kans op die complicaties.
Wat is insulinetherapie?
Als je lichaam zelf niet genoeg insuline aanmaakt of als de insuline in je lichaam niet goed werkt, moet je zelf insuline toedienen. Dat gebeurt via inspuitingen.
Dit is de enige mogelijke behandeling voor diabetes type 1.
Bij diabetes type 2 start je eerst met aanpassingen aan je levensstijl, zoals gezonder eten en meer bewegen. Helpt dat niet genoeg of is de suiker in je bloed te hoog, dan krijg je suikerverlagende geneesmiddelen in tabletvorm. Als dat ook niet volstaat, kan je arts voorstellen om insuline te gebruiken. Soms is dat tijdelijk, bijvoorbeeld bij een ziekte of operatie. Soms blijft insuline deel uitmaken van je vaste behandeling.
Insuline bestaat in verschillende soorten. Ze verschillen in hoe snel en hoelang ze werken:
- ultrasnelwerkende insuline: werkt na ongeveer 10 minuten en blijft 2 tot 5 uur actief;
- snelwerkende insuline: werkt na 20 tot 30 minuten, met een piek tussen 1 en 4 uur, en blijft 6 tot 8 uur doorwerken;
- intermediairwerkende insuline: werkt na 1 tot 2 uur en blijft 10 tot 20 uur actief;
- langwerkende insuline: werkt 24 uur of langer;
- gemengde insuline: combinatie van een ultrasnelwerkende en langwerkende insuline. Afhankelijk van het type mengsel begint het te werken na 15 tot 30 minuten en blijft het 10 tot 18 uur actief.
Hoeveel insuline heb je nodig?
De hoeveelheid insuline die je nodig hebt, hangt af van veel factoren en verschilt van persoon tot persoon. Je arts bepaalt samen met jou het meest geschikte schema. Dat geldt zowel voor mensen met diabetes type 1 als mensen met diabetes type 2.
Bij diabetes type 1 heb je van bij de diagnose insuline nodig, meestal meerdere keren per dag. Het schema wordt aangepast aan jouw levensstijl en behoeftes.
Bij diabetes type 2 start een insulinebehandeling meestal stap voor stap. Vaak begin je met één spuitje langwerkende insuline per dag, bijvoorbeeld na het avondeten. Vaak wordt er gestart met 10 eenheden per dag, maar dat is afhankelijk van je situatie.
Het type insuline, de hoeveelheid insuline (aantal eenheden) en het aantal inspuitingen per dag hangt af van verschillende factoren, zoals:
- je voorkeuren;
- je type diabetes;
- je gewicht;
- je risico op hypoglycemie;
- je eetgewoontes, zoals:
- hoe laat je eet;
- de hoeveelheid suiker in je maaltijd;
- lichaamsbeweging;
- andere medicatie;
- je gezondheidstoestand;
- of je zwanger bent.
Aandachtspunten
- Volg het toedieningsschema van je arts nauwkeurig.
- Pas je insulinedosis niet aan zonder overleg met je zorgverlener, tenzij je dat geleerd hebt. Omdat de hoeveelheid insuline die je lichaam nodig heeft kan schommelen, zal je arts of verpleegkundige je leren hoe je zelf je insulinedosis kan aanpassen. Je baseert je daarvoor op de bloedsuikerwaarden die je meet met een vingerprik (zie verder). Bij een stevige maaltijd, een ander dagritme of extra fysieke activiteit kan het nodig zijn om tijdelijk meer of minder in te spuiten. Als alleen je arts de dosis aanpast, bereik je vaak geen goede regeling.
- Wees geduldig. Een stabiele bloedsuiker krijg je meestal pas na 6 tot 12 maanden, dus geef het tijd.
Hoe gebruik je insuline?
Waarmee spuit je insuline?
Insuline wordt toegediend via onderhuidse inspuitingen. Meestal gebeurt dat met een insulinepen. Soms wordt een insulinepomp gebruikt, vooral door mensen met diabetes type 1.


Waar spuit je insuline?
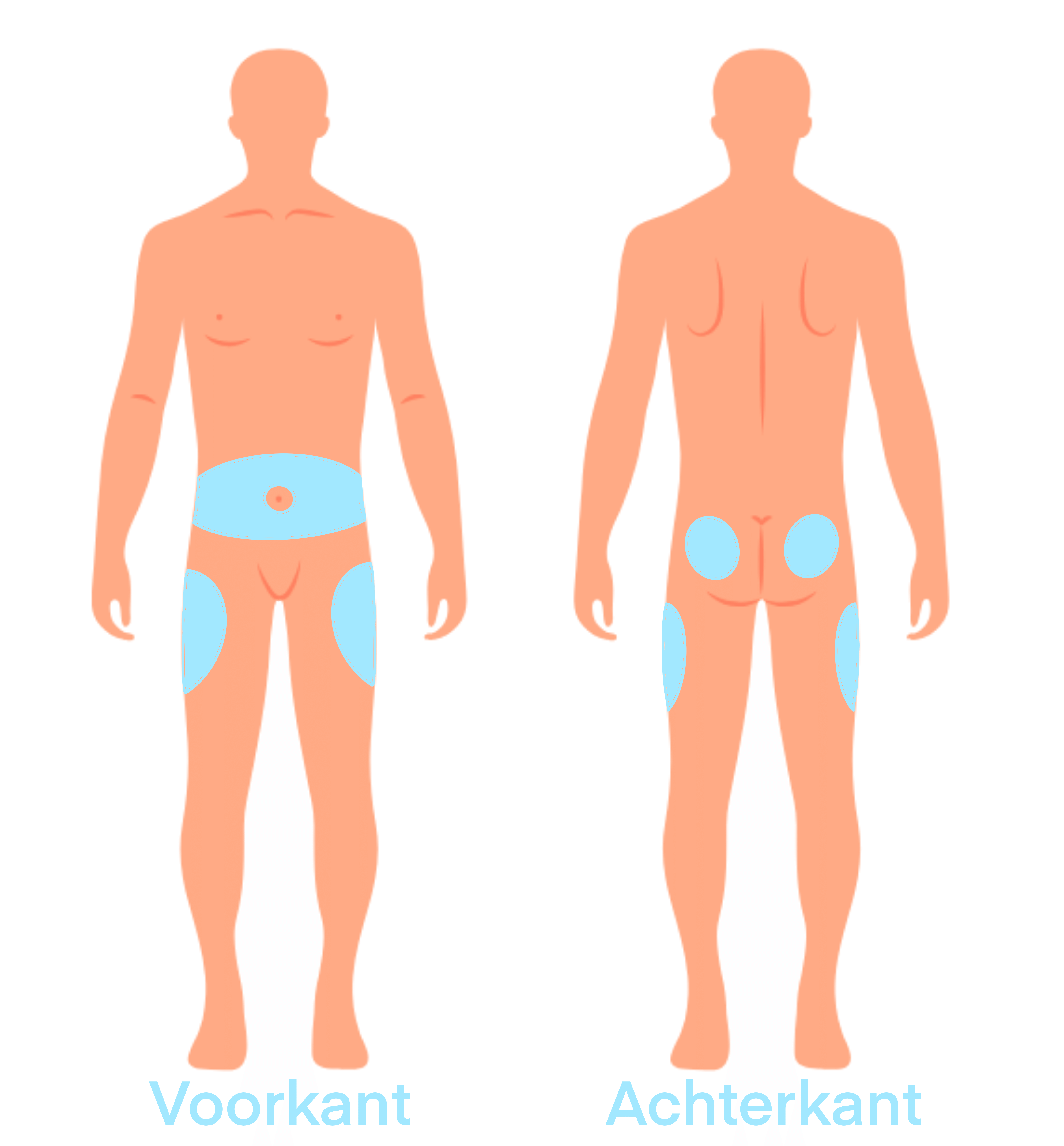
Je injecteert insuline in het vetweefsel net onder de huid. De meest gebruikte plaatsen zijn:
- de buik: dit is de voorkeursplaats; prik op minstens 5 cm afstand boven en naast de navel;
- de dijen: prik aan de voor- of buitenkant, op ongeveer een hand afstand van je lies en knie;
- de billen: prik in het buitenste kwadrant.
In de bovenarmen prik je beter niet, omdat het een moeilijkere plaats is. Tenzij iemand je helpt, zoals een verpleegkundige.
Op deze afbeelding zijn de prikplaatsen aangeduid:
Let op:
- Wissel telkens van prikplaats binnen dezelfde zone. Prik bijvoorbeeld in je buik afwisselend aan weerszijden van je navel. Zo voorkom je huidproblemen zoals verdikkingen (lipodystrofie).
- Gebruik een pennaald bij voorkeur één keer. Als je meerdere keren per dag inspuit, mag je dezelfde naald tot 24 uur gebruiken, zolang ze niet bot, vervormd of vuil is.
- Gebruik nooit de insulinepen van iemand anders.
- Prik niet in beschadigde huid, zoals schaafwonden, littekens of plekken met eczeem.
- Zorg dat de huid droog en proper is. Ontsmetten is niet nodig.
Hoe spuit je insuline?
- Laat de insuline even op kamertemperatuur komen voor je ze toedient. Zo vermijd je irritatie, pijn of ander ongemak.
- Meng de insuline rustig door de pen 10 tot 20 keer te kantelen. Niet schudden.
- Zet een nieuwe pennaald (van 4, 5, 6 of 8 mm lang) op de insulinepen.
- Ontlucht de pen: stel 2 eenheden in en druk op de knop tot er een druppeltje uit de pennaald komt. Zo ben je ook zeker dat de naald niet verstopt is.
- Stel nu de correcte dosis in en plaats de injectie zoals uitgelegd door je zorgverlener.
- Laat de naald 10 seconden in de huid zitten. Trek ze dan terug.
- Masseer de huid niet na de insuline-injectie.
- Verwijder de naald en deponeer ze in de naaldcontainer.
Dit is een algemeen advies. Je zorgverlener bespreekt met jou hoe je jouw specifieke product moet gebruiken.
Hoe bewaar je insuline?
- Bewaar ongeopende insuline in de koelkast, tussen 2 en 8°C, tot aan de vervaldatum. Leg de insuline niet tegen het vriesvak en laat ze nooit bevriezen.
- Insuline die in gebruik is, mag je op kamertemperatuur bewaren (tussen 15 en 25°C). Leg insuline die je gebruikt niet terug in de koelkast. Zo vermijd je temperatuurschommelingen bij dagelijks gebruik. Lees de bijsluiter voor de exacte houdbaarheid buiten de koelkast (meestal vier weken).
- Laat insuline niet warmer worden dan 30°C. Vermijd direct zonlicht en leg de pen niet in een warme auto of op een vensterbank. Gebruik eventueel een koeltasje.
- Neem je insuline altijd mee in je handbagage als je met het vliegtuig reist. In het vrachtruim kan de temperatuur onder nul zakken. De insuline is dan niet meer bruikbaar.
Dit zijn algemene adviezen. Je zorgverlener bespreekt met jou hoe je jouw specifieke product moet bewaren.
Mogelijke bijwerkingen van insulinegebruik
- Te lage bloedsuiker (hypoglycemie);
- Gewichtstoename;
- Verdikkingen of bultjes op de prikplaatsen (lipodystrofie).
Met een goede injectietechniek en een aangepaste dosering kan je deze bijwerkingen beperken.
Je bloedsuiker controleren
Het is belangrijk om zelf je bloedsuiker te controleren. Zo leer je hoe je lichaam reageert op voeding, beweging of stress. Je weet dan wanneer je eventueel moet ingrijpen of je dosis moet aanpassen.
Je bloedsuiker controleren met een vingerprik
Je controleert je bloedsuiker meestal met een vingerprik.
- Met een prikpen haal je een druppel bloed uit je vinger.
- Breng de bloeddruppel aan op een teststrip.
- Steek de teststrip in de glucosemeter om het resultaat af te lezen. (Glucose is een andere naam voor suiker.)
Je zorgverlener toont je hoe je dit veilig en correct doet.

Je bloedsuiker controleren met een sensor
Een glucose-sensor meet continu de hoeveelheid suiker. De sensor zit op je huid.
Je zorgverlener leert je hoe je de sensor correct aanbrengt en hoe je de meetwaarden moet begrijpen.

Wanneer moet je meten?
Je kan je bloedsuiker op deze momenten meten:
- voor het eten;
- voor het slapengaan;
- bij tekenen van een lage bloedsuiker (zoals duizeligheid, beven of zweten);
- als je ziek bent;
- voor en na intensieve lichaamsbeweging;
- voor je met de auto rijdt.
Wat als je bloedsuiker te laag is?
Zorg dat je altijd iets met suiker bij je hebt, zoals druivensuiker of een frisdrank, voor het geval je bloedsuiker te laag wordt.
Vertel je omgeving dat je insuline gebruikt en wat ze moeten doen bij een te lage bloedsuiker (hypoglycemie). Dat lees je hier.
Andere aandachtspunten
Gezonde levensstijl
Een gezonde levensstijl is belangrijk voor iedereen. Heb je diabetes type 2? Dan kan gezonde voeding, voldoende beweging en een gezond gewicht je helpen om je bloedsuiker beter onder controle te houden én je fitter te voelen.
Als je al gezond eet, hoef je je eetpatroon niet aan te passen als je met insuline begint.
Medicatie
Gebruik je suikerverlagende orale geneesmiddelen (medicatie die je via de mond neemt)? Meestal mag je die gewoon blijven nemen. Als je geen orale medicatie mag nemen, bijvoorbeeld door nierproblemen, zal je arts een ander insulineschema voorstellen.
Ziek, operatie of verandering van eetpatroon?
Vraag je arts om advies als je ziek bent, een operatie moet ondergaan of je eetpatroon verandert.
Wat kan je arts of zorgverlener doen?
Verschillende zorgverleners staan klaar om je te begeleiden bij je insulinebehandeling:
- Je huisarts of specialist (endocrinoloog) bekijkt samen met jou welk type insuline je nodig hebt, hoeveel en wanneer je moet spuiten. Je arts past de dosis aan op basis van je bloedsuikerwaarden.
- Je verpleegkundige of diabeteseducator leert je hoe je correct inspuit, hoe je je bloedsuiker meet en wat je moet doen bij een hypoglycemie.
- Je apotheker kan je helpen bij het gebruik van je materiaal en kan je meer vertellen over bijwerkingen.
Diabeteseducator
Een diabeteseducator is een zorgverlener die gespecialiseerd is in diabetesbegeleiding. Het is bijvoorbeeld een verpleegkundige of diëtist.
Een diabeteseducator:
- helpt je de juiste inspuittechniek te leren;
- helpt je je bloedsuikerwaarden beter te begrijpen;
- geeft praktische tips rond reizen, sporten of op restaurant gaan;
- helpt je met vertrouwen om te gaan met je insulinebehandeling.
Goede begeleiding maakt het verschil in hoe vlot je met insuline leert omgaan. Vraag hier dus gerust naar bij je arts of endocrinoloog. Zij verwijzen je door naar een diabeteseducator.
Terugbetaling
Als je diabetes hebt, heb je recht op ondersteuning via verschillende zorgsystemen. Een deel van die ondersteuning wordt terugbetaald via het ziekenfonds. Je endocrinoloog en huisarts zorgen voor de nodige documenten om die terugbetaling in orde te brengen. Je apotheker volgt de terugbetaling op in samenwerking met het ziekenfonds.
Op de website van het RIZIV en op de website van de Diabetes Liga vind je meer informatie over de verschillende zorgsystemen en hun terugbetaling.
Vraag gerust meer uitleg aan je zorgverleners.
Meer weten?
- Op de website van de Diabetes Liga vind je info over:
- RIZIV: terugbetaling van begeleiding bij diabetes
Bronnen
- www.ebpnet.be
- Aanbeveling voor goede verpleegkundige praktijkvoering: “Correcte inspuitingstechniek en noties over voeding en beweging bij insulinetherapie bij volwassenen met diabetes type 2 in de thuisverpleging”. FOD Volksgezondheid, veiligheid van de voedselketen en leefmilieu. Aug 2016.
- Diabetes Liga. Geraadpleegd jun 2025.

