Wat is borstkankerscreening?
Screening betekent dat artsen nagaan of je (een risico op) een aandoening hebt zonder dat je klachten vertoont. De bedoeling is om de mogelijke aandoening in een vroeg stadium te ontdekken en te behandelen, voor dat moeilijk wordt of niet meer mogelijk is.
Borstkanker is een van de aandoeningen waarvoor een bevolkingsonderzoek bestaat. De overheid nodigt een groep uit de bevolking uit om zich (gratis) te laten onderzoeken.
Screening binnen het bevolkingsonderzoek (H5)
De overheid biedt het bevolkingsonderzoek naar borstkanker aan:
- onder de vorm van een gratis mammografie;
- om de 2 jaar;
- voor vrouwen tussen 50 en 69 jaar zonder symptomen en zonder sterk verhoogd risico.
Het bevolkingsonderzoek heeft, net als elk medisch onderzoek, voor- en nadelen die je tegen elkaar moet afwegen. Experts gaan ervan uit dat bij een screeningsmammografie voor vrouwen van 50 tot 69 jaar in het algemeen de voordelen opwegen tegenover de nadelen. Daarom richt het bevolkingsonderzoek zich op die leeftijdsgroep.
Screening buiten het bevolkingsonderzoek
Ben je jonger dan 50 jaar of ouder dan 69 jaar? Dan word je niet uitgenodigd voor het bevolkingsonderzoek naar borstkanker. Als je dat wilt, kan je nog steeds een onderzoek naar borstkanker ondergaan. Overleg dan met jouw arts. Die kent jouw gezondheid en kan je de voor- en nadelen van borstkankeropsporing uitleggen.
Hoe gebeurt de screening naar borstkanker?
Zelfonderzoek
Er is niet genoeg bewijs om te zeggen of een zelfonderzoek van de borsten helpt om te voorkomen dat je aan borstkanker sterft. Jammer genoeg kunnen knobbeltjes in de borst pas gevoeld worden als ze groter zijn dan 1 centimeter.
Maar als je een verandering in je borsten opmerkt, moet je meteen naar je arts gaan.
Neem snel contact op met je arts als je veranderingen opmerkt zoals:
- een verandering in de vorm of grootte van een borst;
- een knobbel in een borst;
- een verandering in de textuur of kleur van de huid van een borst;
- vocht uit een of beide tepels;
- een tepel die naar binnen getrokken lijkt (ingetrokken);
- een uitslag, of jeukende of schilferige huid rond een tepel.
Laat je borst dan zeker nakijken door je arts, ook al heb je recent een mammografie laten nemen.
Screening binnen het bevolkingsonderzoek
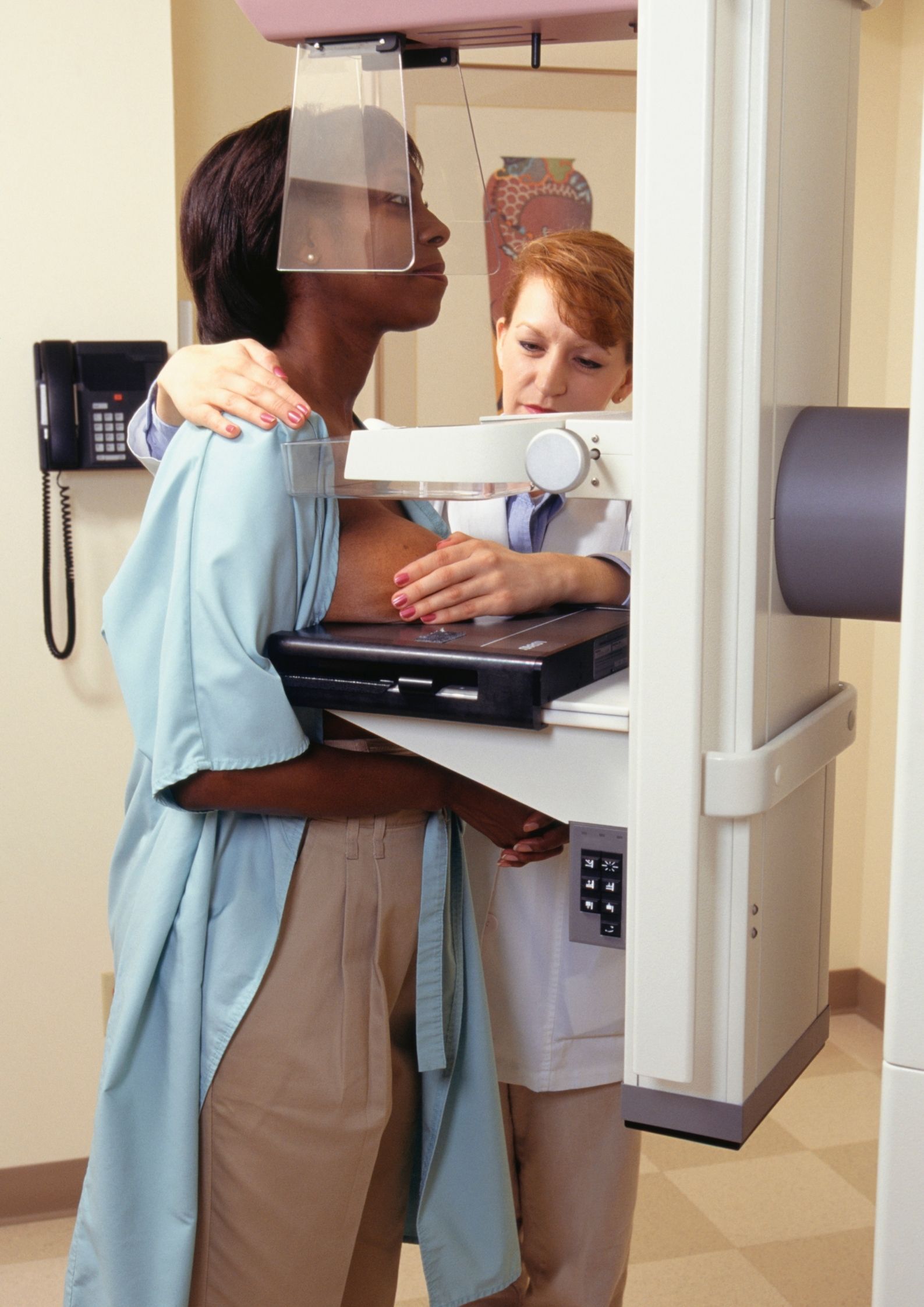
Behoor je tot de doelgroep, zoals hierboven beschreven? Dan word je uitgenodigd voor een gratis borstonderzoek (mammografie) in een erkende mammografische dienst.
Een mammografie is een röntgenfoto van je borsten:
- een foto van opzij;
- een foto van boven naar onderen.
Screening buiten het bevolkingsonderzoek
Je arts zal voor jou het meest geschikte onderzoek voor screening voorstellen. Als je een mammografie laat nemen, zal dat dan niet in het kader van het bevolkingsonderzoek zijn en dus ook niet gratis.
Resultaat van de screening
Bij een afwijkend resultaat is verder onderzoek nodig. Bij een normaal resultaat is er geen nood aan verder onderzoek.
Wat zijn de voor- en nadelen van de screening naar borstkanker?
Voordelen
De voordelen van screening zijn duidelijk:
- De borstkanker kan in een vroeg stadium worden ontdekt.
- Een tijdig vastgestelde en behandelde tumor vergroot de kans op genezing.
Nadelen
Screening heeft ook mogelijke nadelen.
Het onderzoek:
- maakt gebruik van bestraling;
- Dat is op zich een risico voor borstkanker. De dosis is echter heel klein, waardoor het risico heel laag is.
- kan als pijnlijk en oncomfortabel worden ervaren.
De testuitslag:
- kan vals-negatief zijn. Je krijgt te horen dat er niets aan de hand is, terwijl je toch (beginnende) borstkanker hebt. Dat kan een vals gevoel van veiligheid geven;
- kan vals-positief zijn. Je krijgt te horen dat de test positief is, terwijl je de ziekte niet hebt. Dat kan veel stress en angst veroorzaken;
- Je moet dan (onnodig) bijkomende onderzoeken ondergaan.
- kan leiden tot overdiagnose en overbehandeling:
- Je krijgt misschien een behandeling voor een letsel dat nooit problemen zou hebben gegeven.
- Sommige borsttumoren groeien nooit door. Helaas weten we niet welke.
Hoe vaak komt borstkanker voor?
Borstkanker is de meest voorkomende vorm van kanker bij vrouwen in België.
Wanneer loop je meer risico op borstkanker?
Het risico op borstkanker is afhankelijk van heel wat factoren en kan verschillen van persoon tot persoon.
De volgende risicofactoren spelen een rol:
- vrouwelijk geslacht;
- ouderdom;
- borstkanker in het verleden;
- erfelijke aanleg:
- door een afwijking (mutatie) in bepaalde genen (BRCA1 en BRCA2);
- via familieleden met borstkanker:
- vooral moeder, zus of dochter (eerstegraadsfamilieleden);
- jonger dan 40 jaar;
- mannelijke familieleden.
- langdurige blootstelling aan hormonen:
- eerste menstruatie voor de leeftijd van 12 jaar;
- menopauze op late leeftijd;
- nooit zwanger geweest zijn;
- eerste zwangerschap op latere leeftijd na de leeftijd van 30 jaar;
- langdurige blootstelling aan hormonen door hormoonbehandeling:
- om menopauzeklachten te verminderen;
- als anticonceptie.
- bepaalde goedaardige borstafwijkingen;
- grote blootstelling aan straling, zoals bij röntgenfoto's;
- levensstijl:
- overgewicht;
- te veel alcohol;
- weinig lichaamsbeweging;
- roken.
Wanneer is erfelijkheidsonderzoek aangewezen?
Is er borstkanker in je familie? Vraag dan raad aan je arts.
Je arts zal samen met jou overlopen wie in je familie, zowel langs moeders- als vaderszijde, borstkanker heeft (gehad):
- eerste graad: moeder, vader, broer, zus, zoon en dochter;
- tweede graad: grootvader, grootmoeder, kleinkind, oom, tante, nicht, neef, halfbroer en halfzus;
- Andere familieleden, zoals overgrootouders, achterkleinkinderen, achterneven en -nichten, grootooms en –tantes, behoren tot de derde graad en zijn niet relevant.
Doorverwijzing voor erfelijkheidsonderzoek is niet nodig wanneer er in je familie slechts één familielid van de eerste graad of één familielid van de tweede graad borstkanker heeft (gekregen) op een leeftijd van 40 jaar of ouder.

