Wat is COPD?
De afkorting COPD staat voor Chronic Obstructive Pulmonary Disease, ofwel: chronische obstructieve longziekte. Je longen zijn beschadigd, meestal door roken.
- Het is niet mogelijk de schade aan de longen te herstellen. Meestal verergert het geleidelijk. Je kan dus niet genezen van COPD.
- Je klachten kunnen wel verbeteren en de ziekte kan afgeremd worden met een goede behandeling en door te stoppen met roken.

| Herken je de symptomen van COPD? Neem dan contact op met je arts, want veel mensen hebben COPD zonder het te weten. Je hebt ook meer kans op verbetering als je symptomen niet ernstig zijn wanneer je begint met behandelen. |
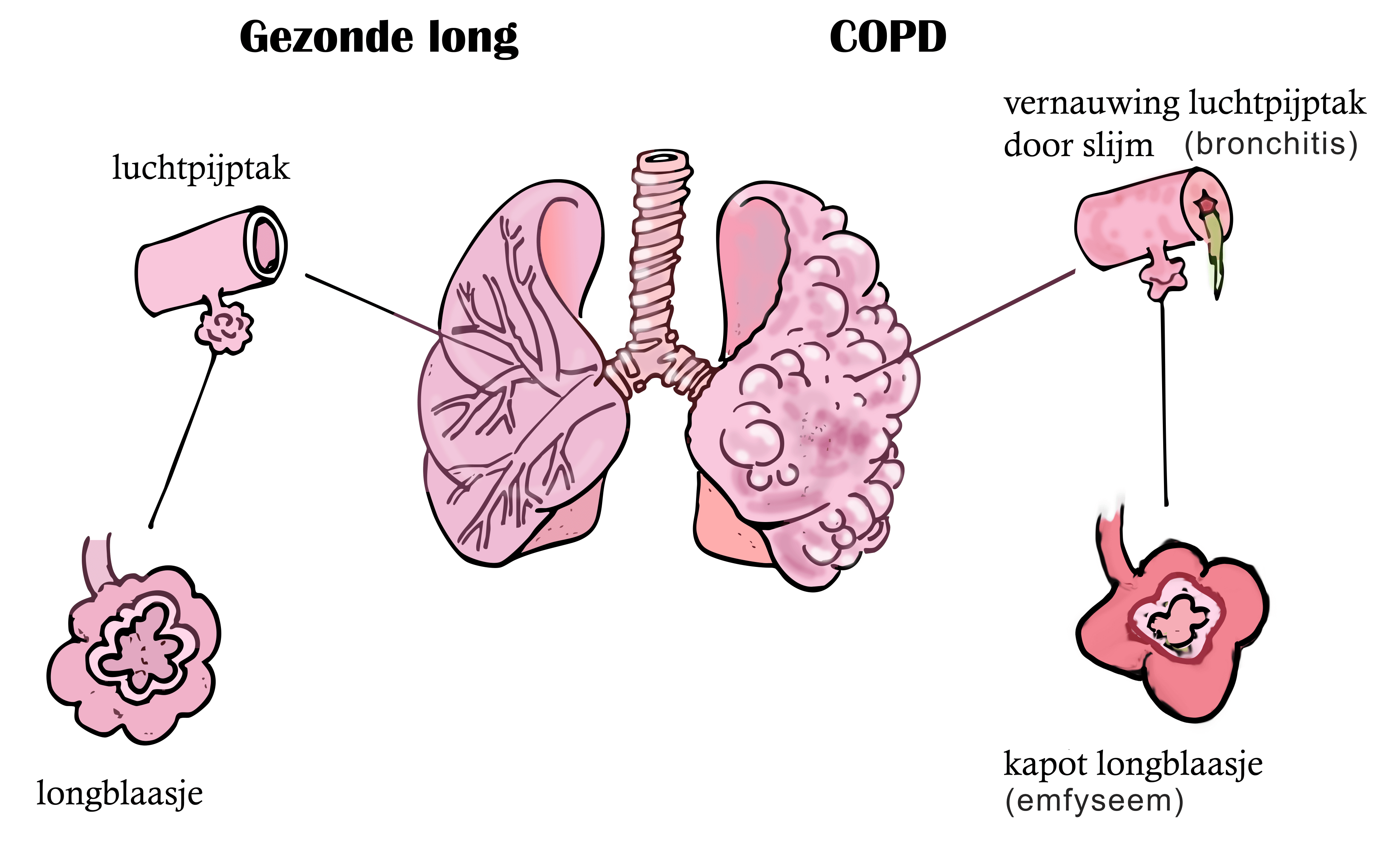
Twee soorten longschade
Er zijn twee types longschade die COPD veroorzaken:
- Bronchitis
Hierbij zijn je luchtwegen chronisch ontstoken, waardoor ze vernauwen. Dat maakt ademen moeilijker. Daarnaast maken je luchtwegen te veel slijm aan, waardoor je gaat hoesten.
De vernauwing van de luchtwegen is bij COPD, in tegenstelling tot bij astma, niet omkeerbaar met medicatie (puffers).
- Emfyseem
Bij emfyseem zijn de longblaasjes kapot. Dat zorgt ervoor dat delen van je longen minder elastisch worden, waardoor ze de lucht niet goed uitpersen. Wanneer je uitademt, blijft er oude lucht in je longen vastzitten. Daardoor krijg je niet de volle hoeveelheid frisse lucht binnen als je inademt.
Oorzaken
Veruit de belangrijkste oorzaak van COPD is roken. Hoe langer en hoe meer je gerookt hebt, hoe groter de kans op COPD.
De aandoening komt echter ook bij niet-rokers voor. Mogelijke oorzaken zijn dan:
- luchtvervuiling;
- passief meeroken;
- een erfelijke aandoening (zelden).
COPD en astma
Soms is het onderscheid met astma moeilijk te maken. Hoewel COPD en astma een aantal kenmerken delen, zijn het twee verschillende aandoeningen. Ook de behandeling verschilt.
Sommige mensen hebben een mengvorm van COPD en astma. De behandeling kan dan wat verschillen van de behandeling van ‘zuivere’ COPD.
Andere aandoeningen
COPD heeft niet alleen effect op je longen, maar op je hele lichaam. Het gaat vaak gepaard met andere aandoeningen.
COPD verzwakt de natuurlijke weerstand, waardoor je vatbaarder bent voor infecties.
Daarnaast heb je meer kans op:
- hart- en vaatziekten (bijvoorbeeld hartinfact of beroerte);
- diabetes;
- emotionele problemen (bijvoorbeeld depressie of angst);
- osteoporose;
- longkanker;
- andere vormen van kanker (bijvoorbeeld keelkanker).
Hoe vaak en bij wie komt COPD voor?
- COPD is de derde belangrijkste doodsoorzaak ter wereld.
- 50% van alle langdurige rokers ontwikkelen COPD.
- In België hebben ongeveer 400.000 mensen COPD. Maar omdat veel mensen COPD hebben zonder het te weten, loopt het cijfer wellicht op tot 800.000.
- COPD komt vooral voor bij mensen ouder dan 65 jaar.
Hoe kan je COPD herkennen?
Symptomen
De klachten ontstaan langzaam en worden vaak pas laat opgemerkt. De belangrijkste symptomen van COPD zijn:
- hoesten met slijm;
- kortademigheid, in het begin vooral bij inspanning.
Andere mogelijke klachten zijn:
- een piepend of fluitend geluid bij de ademhaling;
- gezwollen enkels en spierverlies (bij ernstige COPD);
- vermoeidheid.
| Herken je de klachten? Neem dan contact op met je arts, want veel mensen hebben COPD zonder het te weten. Je hebt ook meer kans op verbetering als je symptomen niet ernstig zijn wanneer je begint met behandelen. |
Opstoot
Soms worden je klachten plots veel erger. Bijvoorbeeld als gevolg van een luchtweginfectie of blootstelling aan luchtvervuiling. Dat noemen we een opstoot.
Neem onmiddellijk contact op met je arts bij een van deze klachten:
- Je hebt plots veel meer last van kortademigheid dan normaal.
- Je moet plots veel meer hoesten, of je hoest meer slijm op dan normaal.
- Je klachten zijn snel erger geworden (binnen één dag of binnen een paar dagen).
Hier vind je meer informatie over een opstoot van COPD.
Hoe stelt je arts COPD vast?
Je arts stelt vragen over je klachten en onderzoekt je. Er gebeurt ook een longfunctietest (spirometrie).
Je arts kan een röntgenfoto of scan van je longen maken om andere aandoeningen uit te sluiten.
Longfunctietest
Met een longfunctietest meet je arts of je luchtwegen vernauwd zijn en hoe ernstig.
Meestal kan je huisarts deze test uitvoeren. Een longarts kan iets meer gespecialiseerde tests uitvoeren.
Hoe verloopt een longfunctietest?
- Je ademt krachtig in een speciaal toestel, een spirometer.
- Je puft met een geneesmiddel dat je luchtwegen openzet (luchtwegverwijder).
- Daarna adem je opnieuw in het toestel.
Bij astma zie je na het puffen een duidelijke verbetering, bij COPD niet. Deze test helpt de arts dus om het onderscheid te maken tussen astma en COPD.
Als je al medicatie voor de luchtwegen (puffers) gebruikt, gaat je arts na of je die de dag voor de longfunctietest mag gebruiken. Sommige puffers kunnen immers het testresultaat beïnvloeden.
Wat kan je zelf doen?
Ga naar de dokter bij een opstoot
Neem onmiddellijk contact op met je arts bij een van deze klachten:
- Je hebt plots veel meer last van kortademigheid dan normaal.
- Je moet plots veel meer hoesten of je hoest meer slijm op dan normaal.
- Je klachten zijn snel erger geworden (binnen één dag of binnen een paar dagen).
Leer over je aandoening
Als je leert hoe je met de klachten van COPD kan omgaan, kan je beter voor je longen zorgen en blijven ze langer goed.
- Vermijd dingen die je klachten erger maken, zoals roken en luchtvervuiling (zie verder).
- Leer hoe je je puffers goed gebruikt (zie Meer weten?).
- Gebruik je thuis zuurstof? Zorg dan dat je weet hoe je het apparaat veilig gebruikt en onderhoudt.
- Neem contact op met je arts als je behandeling niet genoeg helpt of als je klachten langzaam erger worden.
Leef gezond
Geneesmiddelen zijn nodig, maar hun werking hangt ook af van andere maatregelen. De belangrijkste zijn:
- stoppen met roken;
- voldoende lichaamsbeweging;
- een gezond voedingspatroon.
Die maatregelen houden je COPD mee onder controle.
Stoppen met roken
Stoppen met roken is de belangrijkste maatregel. Het is de enige manier om de verdere ontwikkeling van COPD tegen te houden. Ook leef je er langer door.
- Wat gebeurt er als je blijft roken?
- De medicatie kan de snelle achteruitgang van je longfunctie helaas niet afremmen.
- Wat gebeurt er als je stopt met roken?
- Je longfunctie wordt niet opnieuw normaal, maar de achteruitgang verloopt aan hetzelfde tempo als bij niet-rokers.
Er bestaan veel hulpmiddelen om te stoppen met roken. Vraag advies aan je huisarts of tabakoloog.
Vraag ook aan mensen in je omgeving om niet te roken als jij er bent.
Het kan een paar maanden duren na het stoppen met roken voordat je merkt dat je minder klachten hebt van je COPD. Verkoudheden en luchtweginfecties kunnen ook minder zwaar zijn.
Vermijd luchtvervuiling
Goede luchtkwaliteit helpt om je longen zo gezond mogelijk te houden.
Probeer contact met rook, stof en andere luchtvervuiling te vermijden, zowel thuis als buiten.
Lichaamsbeweging
Probeer regelmatig te bewegen. Dat heeft een positief effect op je levenskwaliteit en uithoudingsvermogen. Het maakt je minder kortademig en verbetert je spierkracht.
Beweging en spierversterkende oefeningen
Een goede richtlijn is: minstens 150 minuten per week matig intensief bewegen.
- Bijvoorbeeld: goed doorstappen, fietsen, zwemmen …
- Je kan de beweging verdelen over verschillende sessies.
Daarnaast doe je best twee à drie keer per week spierversterkende oefeningen, bijvoorbeeld in de fitness.
Meer beweegtips vind je onder Meer weten?.
Bewegen onder begeleiding
In eerste instantie kan een longarts een behandeling voorschrijven, onder supervisie van bijvoorbeeld een kinesist.
Soms is een specifiek revalidatieprogramma in het ziekenhuis aangewezen.
Na deze behandeling blijf je best zelf voldoende bewegen. Voor extra begeleiding kan je arts je doorverwijzen naar een Bewegen Op Verwijzing-coach (zie Meer weten?).
Gezond eten
Een gezonde en gevarieerde voeding met voldoende eiwitten, calcium en vitamine D is belangrijk.
Eiwitten zorgen samen met voldoende lichaamsbeweging voor een toename van je spierkracht. Calcium en vitamine D helpen de kans op osteoporose te verkleinen.
Een diëtist kan je helpen:
- als je ongewild vermagert;
- als het moeilijk is om voldoende te eten door kortademigheid en vermoeidheid, slijmvorming of een droge mond.
Zorg goed voor jezelf
- Vermijd overmatige stress en zorg voor een regelmatig slaappatroon.
- Doe activiteiten die je leuk vindt en je helpen ontspannen.
- Probeer je energie goed te verdelen.
- Zoek steun bij familie of vrienden. Het kan ook helpen om erover te praten met lotgenoten, want die weten wat je doormaakt. Of praat erover met je zorgverlener.
Laat je vaccineren
Als je COPD hebt, kan een infectie gevaarlijk zijn. Laat je dus vaccineren tegen griep, corona en pneumokokken.
Bespreek met je arts of andere vaccins ook nodig zijn.
Wat kan je arts of zorgverlener doen?
COPD is niet te genezen. Er bestaan wel geneesmiddelen die de klachten en opstoten verminderen en de ziekte afremmen.
Je begint met de laagste dosis geneesmiddelen die past bij de ernst van je klachten. Afhankelijk van het effect kan je arts de dosis of het aantal geneesmiddelen aanpassen.
Teamwerk
Vaak heb je meerdere zorgverleners die je samen begeleiden, zoals een kinesist, tabakoloog, diëtist, huisarts en psycholoog.
Luchtwegverwijders
De belangrijkste geneesmiddelen voor de behandeling van COPD zijn luchtwegverwijders of ‘bronchodilatatoren’. Meestal zijn dat puffers. Ze openen je luchtwegen door de spiertjes errond te ontspannen.
Luchtwegverwijders:
- verlichten je ademhalingsklachten;
- houden je luchtwegen langer open;
- verminderen de kans op opstoten.
Er bestaan twee soorten luchtwegverwijders:
- Kortwerkende luchtwegverwijders:
- Die gebruik je op het moment dat je klachten hebt.
- De benauwdheid neemt dan binnen 10 tot 30 minuten af.
- Ze werken drie tot vier uur.
- Voorbeelden zijn salbutamol, terbutaline en ipratropium.
- Langwerkende luchtwegverwijders:
- Die schrijft je arts voor als je ernstige symptomen hebt of als kortwerkende middelen niet volstaan.
- Ze werken niet zo snel, maar de effecten blijven tot 12 uur aanhouden.
- Deze medicatie moet je dagelijks gebruiken.
- Voorbeelden zijn salmeterol, formoterol en tiotropium.
Een correct gebruik en juiste techniek van deze medicatie is heel belangrijk. Je arts en apotheker kunnen je daarbij helpen. Of bekijk deze handige filmpjes.
Corticosteroïden
Corticosteroïden (kortweg cortisone) zijn ontstekingsremmende geneesmiddelen. Ze helpen de luchtwegen te openen door ontstekingen in de longen te verminderen.
- Via puffers kan je cortisone gebruiken in combinatie met een langwerkende luchtwegverwijder. Bijvoorbeeld beclomethason, budesonide of fluticason.
- Deze middelen heb je alleen nodig als je meer kans hebt op opstoten.
- Bij een opstoot heb je soms cortisone in tabletvorm nodig.
Combinatie van luchtwegverwijders en corticosteroïden
In sommige gevallen is een zogenaamde triple therapy aangewezen: de combinatie van twee luchtwegverwijders en een corticosteroïde.
Andere medicatie
Antibiotica zijn meestal niet nuttig voor COPD, behalve soms bij een opstoot door een infectie.
Heel soms is het nuttig om lange tijd bepaalde antibiotica (bijvoorbeeld azitromycine) te nemen om opstoten te voorkomen. Een longarts kan advies geven en de voor- en nadelen afwegen.
Zuurstoftherapie
Als je heel kortademig bent, kan (tijdelijk) zuurstoftherapie nodig zijn. Je ademt dan extra zuurstof in via je neus of mond. Zo komt er meer zuurstof in je bloed en moeten je hart en longen minder hard werken. Daardoor verbetert je gevoel van kortademigheid.
Als je thuis zuurstoftherapie krijgt, zal je zorgverlener uitleggen hoe je het apparaat veilig gebruikt. Een te hoge dosis zuurstof kan namelijk gevaarlijk zijn en je klachten verergeren. Pas nooit zelf je dosis aan zonder overleg met je arts.
Tijdelijke zuurstoftherapie
Je huisarts kan maximaal drie maanden per jaar tijdelijke zuurstoftherapie voor je aanvragen.
Langdurige zuurstoftherapie
Lijd je aan zware COPD en heb je vaak last van ernstige kortademigheid? Dan bekijkt een longarts of je voor een lange periode zuurstoftherapie kunt krijgen.
Behandeling van een opstoot
Lees hier hoe een opstoot behandeld wordt.
Hoe gaat het verder?
Je zorgverleners zullen je nauw opvolgen (onder andere aan de hand van een longfunctietest).
Het is moeilijk te voorspellen wat er precies zal gebeuren. Veel mensen leven jarenlang met COPD zonder dat het erger wordt. Anderen gaan sneller achteruit. Sommige mensen overlijden binnen een paar jaar na de diagnose.
Om je levenskwaliteit te verbeteren, kan je palliatieve zorg krijgen.
Meer weten?
COPD
- COPD: wat moet je weten?: brochure van het RIZIV
- Thuisarts.nl: COPD
Puffers
- Inhalatorgebruik.nl: info en filmpjes over het gebruik van puffers
Voeding
- Voedingsadvies bij COPD: brochure van het UZ Gent
Stoppen met roken
- Tabakstop: een gratis dienst met informatie over roken, verslaving en hulp bij het stoppen met roken
Beweging
Gezonde binnenlucht
- Op de website van Departement Zorg vind je een video en een brochure met tips voor een gezonde binnenlucht.
Medicatie
- Gebruik je medicijnen? Zoek eenvoudig betrouwbare informatie op FarmaInfo.
Patiëntenverenigingen en zelfhulpgroepen
- COPD vzw: vereniging voor patiënten met COPD
Bronnen
- www.ebpnet.be
- NHG. COPD. Apr 2021.
- BCFI. Vaccin tegen covid-19. Geraadpleegd maart 2025.
- Academisch Centrum Huisartsgeneeskunde. Intego epi-tool.
- Incidentie van COPD en astma. Intego in de praktijk (deel 4). Huisarts Nu. 2005. Beschikbaar op https://kuleuven.limo.libis.be/discovery/fulldisplay?docid=lirias1951055&context=SearchWebhook&vid=32KUL_KUL:Lirias&search_scope=lirias_profile&adaptor=SearchWebhook&tab=LIRIAS&query=any,contains,1951055.
- Chronic obstructive pulmonary disease. BMJ Best Practice. Jul 2024.
- Acute exacerbation of chronic obstructive pulmonary disease. BMJ Best Practice. Jun 2023.

